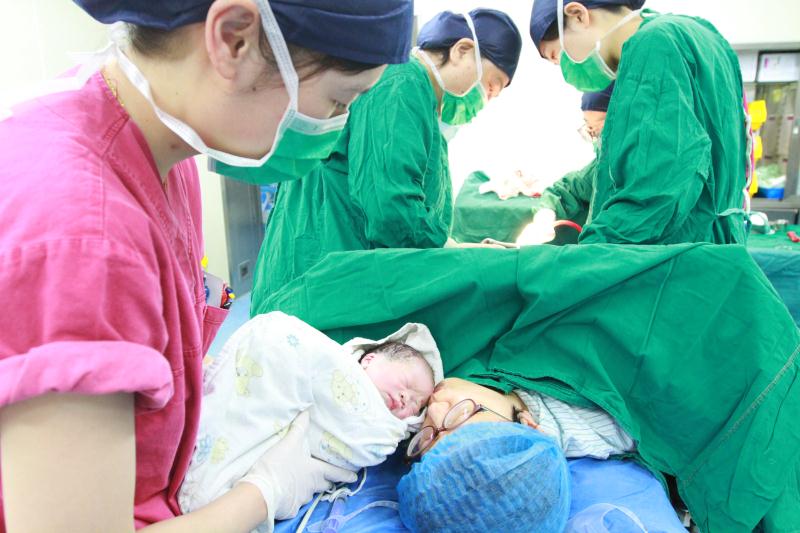
5月10日中午11点半,一声嘹亮的啼哭在复旦大学附属妇产科医院产房手术室响起。这样的场景在红房子医院每天都要上演,只是不同的是,这一次,躺在手术台上这位41岁高龄的妈妈,曾历经了卵巢囊肿剥除术、双侧输卵管切除、以及9次促排8次取卵7次移植、并且在成功怀孕初尝孕育双胎的喜悦时又因一胎宫角妊娠而几近绝望。
珠胎终结 尺水兴波
和很多白领女性一样,朱珂原本和丈夫抱着丁克的打算。但岁月渐长,看到身边好友们享受着儿女绕膝的幸福,两人的想法动摇了。自然备孕、排卵检测、输卵管造影……四年过去了,朱珂的小腹依然没有动静。然而此时,朱珂已经高龄。医生也叮嘱她,自然怀孕的概率太低,建议赶紧试管。于是他们又满怀着希望走上了辅助生殖之路。
然而,这条道路并不平坦。
从2013年开始,朱珂陆陆续续做过9次促排卵,取卵了8次,又接受了7次移植,终于在2017年9月,喜讯传来,朱珂的血HCG指标显示,这次的移植成功了。
然而,当朱珂一家还沉浸在喜悦中时,一纸超声检查报告把美好的画面击得粉碎:除了在宫内发现一枚孕囊,在宫角也发现一个团块,这意味着,有一个胚胎很有可能着床在宫角部位形成异位妊娠,也就是我们平时所说的宫外孕。医生建议住院观察。三天后再次B超发现,宫角部胚胎已有胎心,且血供丰富、生长迅速,必须尽快手术。医生很惋惜地表示,朱珂的异位妊娠位置特殊,与宫内胚胎距离很近,手术势必引起宫缩,宫内的胚胎成活可能性不大。而手术后形成的疤痕使得她至少要等到两年后才能再次怀孕。朱珂万念俱灰,她知道即便等到两年后,怀孕的机会也十分渺茫,因为那时她已43岁。
峰回路转 绝处逢生
带着最后一丝希望,历经坎坷的朱珂慕名找到了复旦大学附属妇产科医院妇科主任医师朱瑾。朱瑾医生曾成功处理过类似病例。
病情容不得丝毫犹豫,医院立即为她开放了绿色通道,超声科主任任芸芸教授B超下精确定位了两枚胚胎,确认之间的距离约1.6cm,并就切口的位置作出了建议;四点,朱珂已经躺在了手术台上。
“情况很紧急,如果不及时切除宫角的胚胎,一旦撑破子宫,不仅孩子保不住,子宫也可能保不住。”朱教授说。当时朱珂怀孕仅8周,胚胎还不到2cm长。而两枚胚胎间距离非常近,手术必须十分精准,以确保不伤害到宫内胚胎。
常规的宫角妊娠手术一般都采取切除宫角的方式,但对朱珂来说,与切除宫角相比,切开宫角取出胚胎的术式无疑对之后的妊娠更有利,但如此又带来了胚胎残留的风险:一旦有绒毛残留,那就有继续妊娠的可能。因此,对“度”的把握十分关键,从什么部位切入、切到什么程度,术者必须了然于胸。此外,考虑到后续胎儿的不断发育,子宫破裂的可能性也随之大大增加,因此子宫缝合又是一大挑战。

即便困难重重,但希望总在前方。朱瑾教授在腹腔镜下小心翼翼地切开宫角,迅速而准确地取出了胚胎,逐层缝合宫角肌层。有条不紊的同时超声科医生还在术中为朱珂作了B超,宫内胎儿用它有力的心跳为这一场手术打上了成功的烙印。
如履薄冰 一朝分娩
出院后,朱珂定期到红房子医院产科主任程海东教授处产检。考虑到朱珂坎坷的妊娠之路,程教授根据之前的情况为她随后的整个孕期作了周密的计划。孕28周开始便为胎儿做宫内促成熟准备,以防孕晚期发生子宫破裂不测,增加胎儿的成活率。老天也似乎不忍再给这位准妈妈设置更多的障碍,怀胎九个月,一切都平稳安然。
“宫角切开取胚手术不可避免地会导致肌层有缺陷,所以我们做好了孕28周后随时迎接宝宝的准备。”程海东说,“但是为了让宝宝更好地发育,我们在保证平安的前提下尽可能地帮助她延长妊娠。”而这一延长,将奇迹定格在了37.4周,直到出现了不规律的宫缩,分娩的时机到了。时光回到开头那一幕,不到十分钟的时间,一声清脆而嘹亮的啼哭声为这场接力划上了圆满的句号:“男婴,3440g,Apgar评分9分。”完美!
“孩子的第一声啼哭居然这么动听,”朱珂心情激动万分,“我只有真心的感谢,真的,谢谢这一路上的每一个医务人员,是你们让我有机会听到了这样的天籁之音。” 手术台上的朱珂满含热泪地说。
作者:陈青 沈艳
编辑:朱颖婕
责任编辑:许琦敏
*文汇独家稿件,转载请注明出处。





