抗菌药物耐药性(AMR)是一个日益引起国际关注的问题。
在所有七大洲的人类和动物中都发现了耐药病原体,
然而,耐药性病原体的流行程度在不同地区差异很大。
最近的分析表明,与地区国家抗菌药物使用水平相比,国际流动性在解释抗菌药物耐药性的地理趋势方面可能比以前所理解的更为重要。抗生素暴露可能为抗性突变体的产生提供选择压力,但人员的流动,缺乏清洁水、卫生条件差、疫苗和医疗保健设施的不足促进其更广泛的传播。 到流行地区的旅行者有接触耐药菌的风险,并在返回时成为定植者。
本次CISTM16着重介绍了国际旅行者及移民在抗菌药物耐药性传播中的作用,并做了专题报告,为我们控制耐药提供了新的策略和视角。
01耐药性的产生
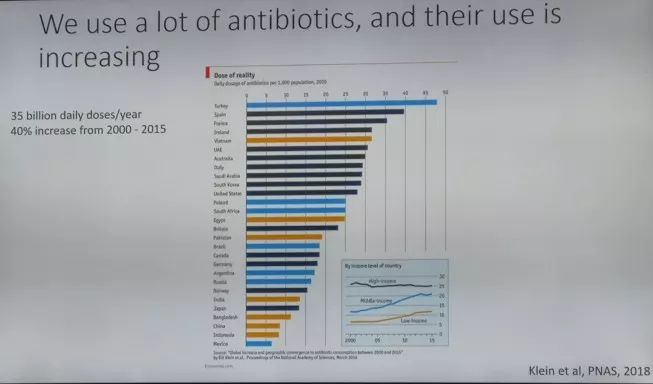
随着抗菌药物使用地不断增加,抗菌药物耐药性的产生不可避免
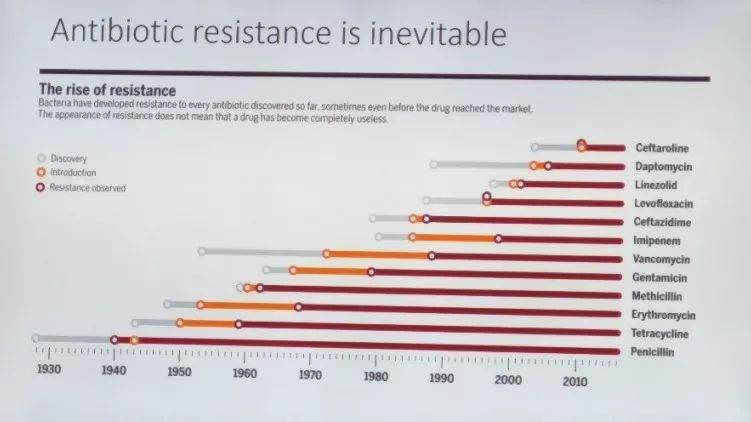
地区与地区之间,国家与国家之间,其抗菌药物耐药性的发生率极不平衡。这对健康的国际旅行者来说无疑是一大威胁。
此外,与重复使用抗菌药物相比,广泛使用抗菌药物与抗菌药物耐药性的产生关系更为密切。这提示我们减少可用可不用的抗菌药物使用可能是减少抗菌药物耐药更为有效的策略。
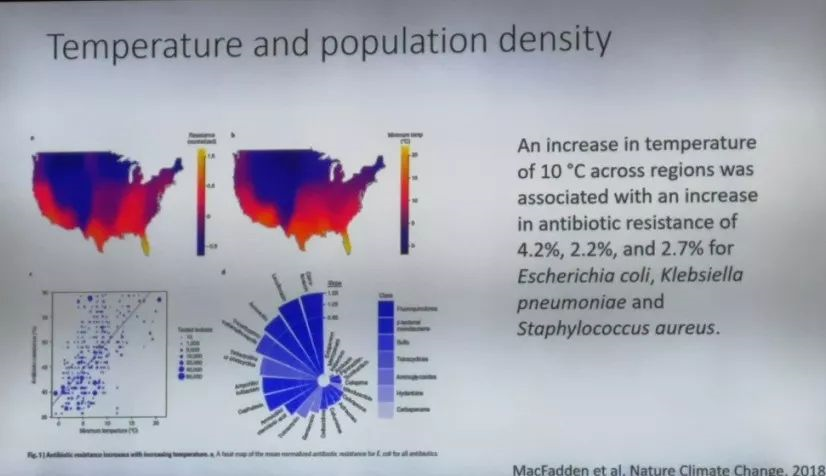
此外,全球气候变化也是AMR耐药性增加的原因,再次呼应了本次大会的主题——气候变化中的旅行医学。
02旅行中的耐药菌
约12%-69%的旅行者感染耐药菌,而不同旅行目的地的耐药菌耐药基因不同,这为我们分析耐药菌是如何“旅行”的提供了契机。
那为什么旅行者为获得耐药菌呢?研究人员从肠道微生态的角度进行了阐述。人体肠道具有抵御微生物入侵的能力。
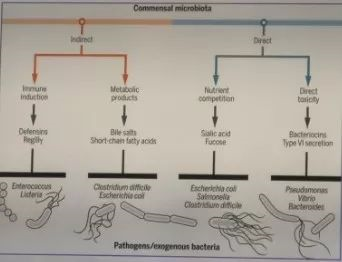
然而在旅行中,肠道微生态的变化给了耐药菌以可乘之机。
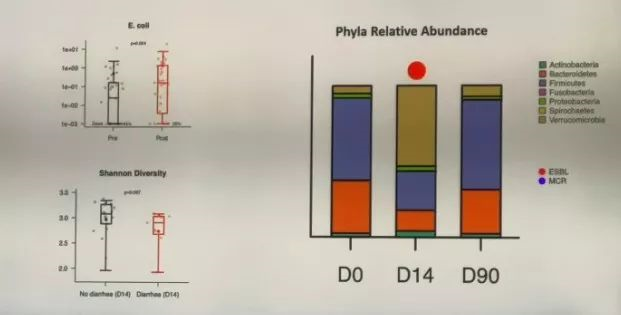
研究者发现在旅行的第14天,肠道菌群变化很大,而到旅行的第90天,则几乎恢复到旅行前的水平。正是这“14天”的窗口期给了耐药菌见缝插针的好机会。接着旅行者的这一特洛伊木马效应将耐药菌带回国内,并在社区或家庭成员中进行传播。
03见招拆招

益生菌似乎效果不佳。和抗菌药物一起服用活性炭可减少肠道抗菌药物的浓度,保护肠道微生态,但不影响抗菌药物的血药浓度。
此外,对旅行者的教育相当重要。例如不直接饮用生水、吃街边小吃、吃生食等均可减少AMR的获得。

减少旅行者携带备用的抗生素也是减少旅行获得AMR的途径之一。备用抗生素并不会减少旅行者寻求医疗帮助的机会,但却增加了轻中度的腹泻时抗生素的使用。
由此可见,随着国际旅行的日益增多,旅行者感染耐药菌的可能性也随之增高。因此,以旅行者为目标的策略也是减少AMR的途径之一。
编辑:储舒婷
责任编辑:姜澎
来源:华山感染科旅行医学工作组





