2018年8月31日清晨,在上海市第一妇婴保健院,33岁的晓敏正准备通过无痛分娩迎接新生命的到来,此时的她,内心充满激动的同时,更夹杂着焦灼与不安。
“受不了了,太疼了!”
晓敏痛苦的呼喊声充满了一个大约20平方的产房,此时,在晓敏的旁边,助产士正在准备生产需要的仪器,旁边的麻醉医生则在晓敏的腰部放置了一根注药管,通过这根管子将麻醉药物注入椎管内。大约过去10分钟,晓敏的疼痛感开始降低,身边检测她生命体征的监护仪上的数字也随之开始发生变化。
晓敏能否舒适并安全地完成分娩,希望寄托在刚刚给她进行麻醉的医生——上海市第一妇婴保健院(以下简称”一妇婴”)手术麻醉科副主任兼ICU主任徐振东身上。
注射完麻醉药物后,徐振东丝毫不敢懈怠,他需要再三确认注药管摆放的位置是否到位,留置期间导管是否出现移位。与此同时,他还需要及时评估疼痛情况、观察药量是否足够,因为每个产妇产程进展的不同也会带来疼痛级别发生变化,如果没有及时增加药量会使得无痛分娩效果不佳。
2个多小时后,孩子顺利出生。
助产士走出产房,告诉家属“母子平安”,而此时的徐振东依旧不能离开,他需要在产房继续留守,观察晓敏的生命体征,直到产房的工作全部收尾,晓敏安全回到病房,才能离开。
这样的事件并非孤例,像徐振东一样的麻醉医生也不在少数。然而,尽管麻醉医生工作细致至此,患者对他们的辨识度并不高,有时候,哪怕在同一个楼道擦肩而过,患者也无法叫出麻醉医生的名字。

▲即便是做过手术的人,也不一定能明白麻醉医生(Anesthesiologist)有多重要。/ originoo
专业
麻醉医生、麻醉科、麻醉学,乃至麻醉都有着深厚的历史基础。麻醉这一词源于古希腊,是知觉和感觉的丧失。
1846年10月,美国牙科医生William Thomas Green Morton进行了世界上首例公开的乙醚麻醉手术演示,在一个安静场合,Morton把浸泡了乙醚的海绵放在球状瓶中让患者吸入,患者平稳安静地接受了手术。此后,乙醚麻醉迅速风行全世界,也被认为是现代麻醉学的开始。

▲1846年10月16日,首例乙醚吸入麻醉手术在美国马萨诸塞州总医院(MGH,Massachusetts General Hospital)公开展示的成功,标志着医学麻醉的诞生。 / 资料图片
从上述实例不难看出,麻醉是一门科学,需要医学技术和药物的相互辅助。
那么,用什么药物呢?
北京协和医院麻醉科主任医师叶铁虎教授介绍,人类最早接触的局麻药是在1530年,即五六百年以前,古柯叶被殖民者从秘鲁带回欧洲,局麻药时代来临:随后,在1856年-1885年,人类拥有了可卡因;1898年-1931年,人类拥有了酯类局麻药;1944年-1960年,人类拥有了酰胺类局麻药;1963年-1972年,人类拥有了布比卡因;1990年至今,人类拥有了长效低毒的罗哌卡因。
阿片类镇痛药是在1803年被发现,在那一年,人类拥有了吗啡。随后,1939年,人类拥有了哌替啶;1974年,人类拥有了舒芬太尼。
静脉麻醉药比前两者相比更加安全、有效、可控,其在1845年,也就是乙醚被发现的前一两年被开始使用,此后,氟烷、恩氟烷、异氟烷、七氟烷、地氟烷等烷类药物被广泛使用。

▲乙醚麻醉手术展示大厅。/ 资料图片
肌松药物则是在1516年人类打猎的过程中被发现,随后在1516年-1811年,300年的时间中,这类药物被证明能导致呼吸麻痹,后来开始应用到麻醉中,达到松弛肌肉的目的。到80年代以后,肌松药从一开始长效的制剂发展出各类中短效药物,安全性越来越高。
从古代麻沸散,到数百年前的阿片,再到现如今的复合麻醉,麻醉科学发展得越来越细致精尖,麻醉手术的安全性与舒适性大大提高,很多高危、高龄、复杂手术的安全实施也成为可能。

▲麻沸散传说是华佗创制的用于外科手术的麻醉药。/ originoo
然而,我们需要提醒的是,麻醉药很多人都知道、会用,但并不是所有人都能用好。
在医学上,专业的麻醉医生更追求如何才能让患者最舒服地“睡着”,这也称适宜麻醉(Adequacy of Anesthesia,简称 AOA)。
而要想实现最佳麻醉,需要对肌体进行精确调控,使得患者舒适入睡,没有疼痛,肌肉松弛。
“如何实现AOA,需要结合患者状况综合应用镇静催眠药物、镇痛药、肌松药等达到一种平衡麻醉的状态。”叶铁虎教授介绍,AOA理念是麻醉学科发展的必然。在麻醉学中,平衡非常关键,要充分发挥药物作用的同时,对身体各个功能给予一定的抑制或者保护。当然,除了药物的助力,麻醉医生还要正确管理和维护患者全身脏器功能,例如,呼吸、循环、脑、肝、肾等。在每一场手术中,麻醉医生需要进行的工作还有很多,例如,他们需要与手术室、外科、急诊科等多个部门进行沟通。
“麻醉科并不像其他学科那么关注于疾病,它更注重维护患者围术期的生命安全和器官功能。”叶铁虎教授直言,麻醉把对生命迹象的重视看得比疾病本身更重要。
责任
关于麻醉的箴言有许多在坊间流传:“手术治病,麻醉保命”,“只有小手术,没有小麻醉”,“麻醉医生是手术室里的内科医生”,“麻醉科是医院的枢纽平台”……
也有人曾经说,每个麻醉医生都有着姜太公钓鱼的风范,表面看似波澜不惊,实则内心波涛汹涌。
这几句话无不凸显麻醉医生在一场手术中的重要地位,更是在时刻提醒每个麻醉医生,除了要合理使用药物,让患者安全舒适地接受手术,他们身上更肩负千斤重担,需要发挥专业素养,为每一个患者保驾护航。
徐振东很庆幸自己从事麻醉医生这一职业。从部队基层医院、综合性三甲医院,到现在的专科医院,徐振东进入这一行已经有20年的时间,而2019年是徐振东来到一妇婴的第六年。
在这里,每天的工作对他而言,意味着惊喜与欢乐,更意味着风险与压力。在这里,他能够更切实地感受到,医院寄托给每个家庭的希望和来自患者及其家庭的压力。这要求每个麻醉医生不能忽视手术中的每一个细节,毕竟,如果稍微处理不当,就意味着瞬间可能将家庭的希望变为噩梦。

▲待麻醉医生一再确定麻醉真正开始生效后,主刀医生才开始进入角色。/ quanjing
“有时候,可能前一秒还抱着刚出生的孩子兴高采烈地出去跟家属道喜,下一秒就得告诉他们产妇面临危险需要签字。”产科风险很大且难以预测,大出血、羊水栓塞、过敏……各种各样的反应都会预示着无法估量的失败后果。
此前,有老人跟徐振东说,生孩子好比过鬼门关,直到深入其中,他才真正明白这句话背后的意义。
临床常说:手术医生管病,麻醉医生管命!
身为妇产科医院的麻醉医生,职责更是重大,一场手术把控的不是一条人命而是两条。这不仅要求麻醉医生具有超高的临床技能,更需要高度的责任心。
徐振东记得,曾经一位产妇在进行剖宫产麻醉的过程中,脸色突然出现苍白,他便立即与产妇进行交流,询问产妇情况,而此时,产妇已经出现烦躁的情绪。当下,徐振东立刻观察血压情况,根据临床经验准确地判断患者发生了仰卧位低血压综合症。
“每个麻醉医生在妇产科医院的心理压力其实远高于其他综合性医院,”徐振东说,特别是随着无痛分娩技术的不断推广,麻醉医生的工作更加繁忙,作用也是愈发重要。
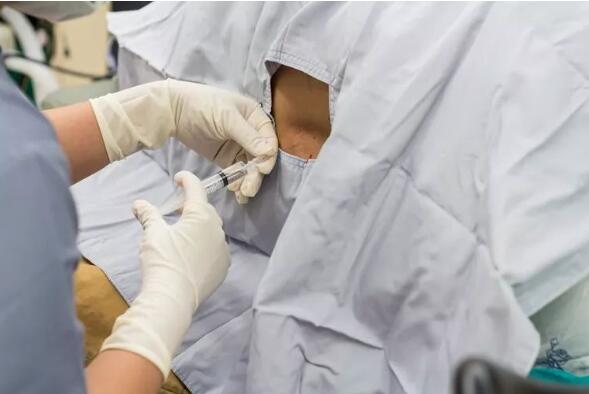
▲采用无痛分娩时,麻醉师将药物通过一根导管注射到产妇的脊椎、硬膜外腔内然后持续地向管内推入麻醉剂。/ originoo
为了保证产妇母子平安,在进行每个无痛分娩前,徐振东都会做许多工作。例如,了解和评估产妇是否具有穿刺部位的皮肤感染、背部曾受过严重外伤、接受过脊柱手术、凝血功能障碍、血小板减少、颅内压较高、颅内肿瘤等情况,这些情况都不适合采用椎管内的分娩镇痛。
此外,如果产妇具有产道异常、胎位不正、前置胎盘、胎心不好、羊水异样、心脏病且心功能不全、持续性宫缩乏力等产科异常情况,出于生产安全的考虑,他也会和产科医生建议产妇避免使用无痛分娩,而是考虑进行剖腹产。
产后,对于一些比较高危的产妇,徐振东还会去病房回访,询问并记录产妇的恢复情况,有没有出现呕吐、眩晕等不适的症状。直到听到类似“一切都正常”的话语回复,徐振东的工作才算真正结束。
尊重
生命高于一切,麻醉医生每一个工作细节不容有丝毫闪失,他们对患者的付出可见一斑。但是,哪怕如此,大部分患者依旧无法准确叫出他们的名字,记住他们的脸庞。
第一次听说“麻醉医生”这一词,是在2019年4月8日,在与徐振东主任进行交流的过程中,将“麻醉师”这三个字脱口而出时,徐振东像是肌肉记忆一样的条件反射,打断了谈话。
“我们一般不称‘麻醉师’而是称‘麻醉医生’。”
“大家需要加强对麻醉医生的了解,我们就是医生,并不是技师。”在我国医疗系统中存在“医师”和“技师”两种,一般情况下,大家似乎都有一种约定俗成的默契,只有技师才会被称呼为“XX师”,而由于许多人对于麻醉医生不够了解,所以,“麻醉医生”总会被认为是“麻醉师。”

▲调查显示,接近22%的民众认为麻醉医生是技师、护士或其他辅诊人员。/ 央视新闻截图
“随着医学的发展,如今,麻醉医生已经变成了一个手术室的内科医生,他们要参与急救,参与心肺调节,要兼顾外科医生进行手术对患者全身的影响,更要考量麻醉对患者循环、呼吸以及肝肾功能等可能造成的威胁。”徐振东说。
“在大部分人眼中,麻醉医生基本是处于不被关注的‘失语状态’,所以,我们也常常被称为‘隐形医生’。”徐振东笑谈道。
在叶铁虎教授看来,人们对于麻醉医生的尊重程度则是体现医疗现代化的一个重要标志。
举例而言,同样是应对阑尾炎这一疾病,如果80岁的老年人以及18岁的儿童同样进行阑尾手术,你会选择找一个特别好的外科医生,还是找一个中等水平的麻醉医生?
“当然是找麻醉医生。其中的差别在于,麻醉比手术更危险,但这样的道理患者并不知晓。”叶铁虎认为,“麻醉的水平、麻醉医生的地位是衡量医疗现代化的一个重要标志,核心是,帮助患者舒服地活着。”
与此同时,当下,加强社会大众对麻醉医生的尊重也是迫在眉睫。
期望
麻醉医生,虽然“隐形”但不可或缺。
在每个20多平方的手术室,无影灯下,三尺手术台上,一场场生死搏斗总是陆续激烈地进行着。长期身处其中,面对病患的生死问题,麻醉医生无不承受着巨大的压力。
以一妇婴为例,据公开资料显示,一妇婴年均住院手术量3万余例、门诊手术量1万余例,年均分娩量3万余例,其中分娩镇痛率达70%以上。难以想象的是,仅有34位麻醉医生。
“34位麻醉医生覆盖三个院区,每年还要完成3万例住院手术,1万例门诊手术。而为了保证产妇随时进行无痛分娩的需要,产房还会固定一名麻醉医生,无论白天还是夜晚,24小时待命,随传随到。”徐振东称。
其他医院几乎也是同样的情况,这也造成了麻醉医生频频猝死的现实。根据2008年至2015年第一季度猝死医生调查显示,29位猝死的医生中,麻醉医生占到14位,外科医生占到10位,麻醉医生成为猝死人数最多的医生。
“我期待更多的人可以加入这一行业。”这是所有麻醉医生的心声。据2016年中国医师协会麻醉学分会发布的数据显示,目前,我国约有麻醉医生8.5万名,缺口30万名。
按照国家的标准,一个合格的麻醉医生必须是正规大学毕业,经过规培和一系列考核,获取执业医师证书,但目前,能达到这一标准的麻醉医生实在太少。

▲2018年8月国家卫健委等七部委联合下发《关于印发加强和完善麻醉医疗服务意见的通知》,从培养麻醉医师数量、优化麻醉专业技术人员结构、拓宽麻醉医疗服务领域等方面布局。/ 国家卫生健康委员会官网
许多业内人士认为,从短缺程度上来看,麻醉医生与儿科医生情况相似。一方面,麻醉医生职业投入、工作时间、职业回报、与工作收入等不成比例;另一方面,他们需要比在临床一线工作的其他专业的医生承担更大的风险;此外,患者的认可度低也是诸多医学生不愿意选择麻醉专业的重要原因。
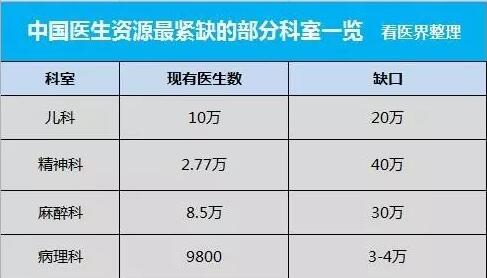
▲中国医生资源最紧缺的四个科室,其中包括麻醉科。/ 看医界
麻醉医生,这条路走下去仿佛真的很难。徐振东每天下班回家,推开家门,屋内总是漆黑一片。随后,他总会轻手轻脚地走进房间,妻子与女儿早已入睡,蹑手蹑脚在妻子旁边慢慢躺下后,开始回顾一天的工作,10余台手术,虽然其中有些不免有些惊险,但还好大小都平安。
“生死所寄,责任匪轻,务求详谨,勿惮其劳。虽然累,跟家人相处时间短,但总归值得。”徐振东总是如此安慰自己。
徐振东庆幸,自己的身边依旧有群“战友”,他也相信,在不远的将来,在另一个晨曦,人人都能看到麻醉医生耀眼的光芒,会有更多人加入到这个行业。这一天,应该不会太晚到来。
作者:季媛媛
编辑:顾军
责任编辑:姜澎
来源:39深呼吸微信号





